INTEROPERABILIDADE DE DISPOSITIVOS MÉDICOS
IMPLEMENTANDO UM MDIP – MEDICAL DEVICES
INFORMATION PLATFORM
Paulo Rogério Rades, cpTICS
Desde que Florence Nightingale introduziu o conceito da enfermagem moderna, onde se defende que o ambiente de cuidados deve ser favorável no sentido de facilitar o cuidado para que este contribua para a recuperação dos doentes, nosso estado-da-arte nos hospitais, é que os profissionais de saúde coletam dados de medical devices, leito a leito para posterior inserção manual desses nos sistemas de registros médicos eletrônicos (EMR/EHR).
Está é uma das muitas atribuições dos profissionais da enfermagem sendo uma tarefa essencial para a prestação de cuidados e obrigatória conforme a Lei do Exercício Profissional e Código de Ética dos Profissionais de Enfermagem.[1]
Vivenciamos durante a pandemia de COVID-19, que muitos de nossos colegas se infectaram e foram a óbito, e, os que sobreviveram ficaram com sequelas, contrariando o disposto na RESOLUÇÃO COFEN Nº 564/2017: Capítulo 1 – Dos Direitos; Artigo 2 [2] – o qual trata da segurança do trabalhador e orienta que o exercício desta função deve ser em local de trabalho livre de riscos.
A prática da enfermagem é extremamente favorecida pelos avanços da tecnologia, já que ela dá o suporte para o bom exercício da profissão. Dessa forma, além de facilitar o compartilhamento das informações entre os profissionais, o acesso do paciente também é facilitado pelas soluções tecnológicas, atendendo ao disposto na RDC COFEN358/2009 – Artigo 1º – § 2º, Item 1 – Coleta de Dados. [3]
Pela alta demanda de pacientes contaminadas pelo COVID-19, em momento de pico e mesmo no momento atual, onde está sob controle, o trabalhador que se contamina, deve ficar afastado de suas atividades, e com o decrescente número de profissionais de saúde em campo de batalha, sendo fatores causadores: o “Burnout” e os altos índices de contaminação destes profissionais, promover ações para proteção do trabalhador e aprimorar a cultura da segurança, explorar os benefícios das tecnologias de informação e comunicação, com o intuito de automação de atividades de risco e repetitivas para proteção do corpo clínico, para a produção de melhores documentações, para a disponibilidade do dado em real time / near time e para compartilhamento e análise por sistemas especialistas para melhores insights e respostas ao tratamento do paciente, esta deve ser considerada seriamente.
NOSSO ERRO
O médico e o assistencial precisa estar protegido
NOSSO APRENDIZADO
A tecnologia se bem implementada é uma forte aliada, fornecendo tele monitoramento de sinais vitais do paciente, automatizando a coleta de dados em locais de risco e de agravo a saúde, sendo esta uma forma de trazer maior segurança ao trabalhador em benefício do paciente.
É fato, que este fluxo ultrapassado de coleta manual, ou seja, visita leito-anota-digita-sinais vitais, é ineficiente e se mostra prejudicial, pois o profissional ao adentrar ambientes de isolamento (alto grau de risco de contaminação) para visita a pacientes, ou para coleta de dados, expõe o profissional a percentuais elevados de contaminação e com o agravamento de este se tornar um vetor de transmissão, contaminando outros profissionais e seus familiares.
Vidas de profissionais médicos e assistenciais foram perdidas, além das de pacientes pela falta de dados, como os de suporte a vida, monitoramento e infusão para gerar melhores insights, isto, em decorrência da falta de adoção de tecnologias que habilitem a coleta de dados e o monitoramento remoto de pacientes.
Grandes descobertas poderiam ter sido feitas explorando esta massa de dados, o que nos permitiria sermos capazes de maior proatividade, se os dados estivessem disponíveis em tempo-real para análises por sistemas especialistas.
Os sinais vitais (SSVV) são indicadores do estado de saúde e da garantia das funções circulatórias, respiratória, neural e endócrina do corpo. Podem servir como mecanismos de comunicação universal sobre o estado do paciente e da gravidade da doença.
O intuito da avaliação seriada dos SSVV é contribuir na prevenção de danos e identificação precoce à ocorrência de eventos que possam afetar a qualidade das ações cuidativas. Além disso, auxilia na redução dos riscos, ao mínimo aceitável, de danos desnecessários associados à assistência à saúde, por meio do alcance da qualidade e da segurança do paciente, atributos prioritários para todos os profissionais envolvidos no processo do cuidar.
A aferição e registros completos continuam sendo grande desafio à equipe de enfermagem e aos serviços de saúde. Falhas nas anotações dos SSVV em prontuários prejudicam a veiculação das informações, comprometendo a avaliação dos resultados das intervenções de enfermagem e a perspectiva de cuidado do paciente.
Mesmo com a obrigatoriedade legal da equipe de enfermagem em registrar todas as atividades desenvolvidas na assistência ao paciente, de forma clara, completa, padronizada e identificada em prontuário, há a necessidade de avaliação rigorosa dos registros consistentes na prática de enfermagem, a fim de evitar potenciais danos aos pacientes.
Um estudo realizado, analisou registros de 260 internações de idosos em uma clínica cirúrgica e identificou 5.321 incidentes, dentre os quais 71% eram referentes à anotação incompleta de SSVV. Neste estudo, o que chamou a atenção principalmente, foi o não registro da frequência respiratória (39,4%). A literatura também evidencia a aferição incompleta dos SSVV em idosos nesse mesmo contexto.
A aferição dos SSVV parece simples, mas pode interferir na evolução e desfecho do quadro clínico e cirúrgico dos pacientes.
É uma atividade independente e rotineira da enfermagem, pois não requer aparelhagem específica e o seu produto é utilizado por todos os demais profissionais da equipe de saúde. Para tanto, surge o questionamento sobre as razões desta realidade, já que a enfermagem também é responsável pela assistência individualizada e por práticas seguras [4] – AFERIÇÃO DE SINAIS VITAIS: UM INDICADOR DO CUIDADO SEGURO
Assim, o caos está instaurado, e, não estamos sendo capazes de uma rápida resposta!
Diante destes fatos, de imediato, eu penso:
“E, porque ainda, esses dispositivos não estão integrados aos EMR’s para que o envio dos dados seja automatizado e analisados em real/near-time…? “

A resposta é porque simplesmente muitos dispositivos médicos carecem da capacidade essencial de transferir ou exportar dados usando protocolos padrão, como o HL7®, tornado este tipo de automação complexa e difícil.
Permanecer neste cenário não se aprimora o fluxo de trabalho pois ocupa parte da equipe de profissionais com atividades “menos nobres“, como as de coletar dados e anota-los em uma folha de papel, e senão, rabiscá-los em post-its para horas depois inseri-los manualmente no EMR, e com o agravante de estar sujeito a erros e/ou não refletirem o momento atual do paciente.
Este cenário, traz impactos adicionais como não favorecer a transformação digital e apoiar a inovação na saúde, pois estes dados estão represados em equipamentos de monitoramento e suporte a vida, que são fontes ricas de informação e não estão sendo utilizados com sua potencialidade em benefício da instituição de saúde e do paciente.
Outro ponto de atenção está no fato de que integrações diretas de medical devices com os sistemas de prontuário eletrônico não habilitam a interoperabilidade, freiam a inovação e como consequência dificultam a transformação digital a que se propõem os hospitais.
“Com este tipo de abordagem, sem o uso de uma MDIP, não chegamos ao nível de interoperabilidade, pois trata-se de uma integração 1:1 (um para um) Desta forma, quando da necessidade de um novo sistema ou aplicação ser abastecido com dados de medical devices, a arquitetura implantada deverá ser refeita, o que entrega ao cliente final uma experiencia financeira dolorosa, bem como ao assistencial, pela parada dos serviços de coleta em funcionamento, constrói-se então um legado que não está preparado para o futuro, além de em certos casos, impedir adicionar novos fabricantes, modelos e linhas de equipamentos.”
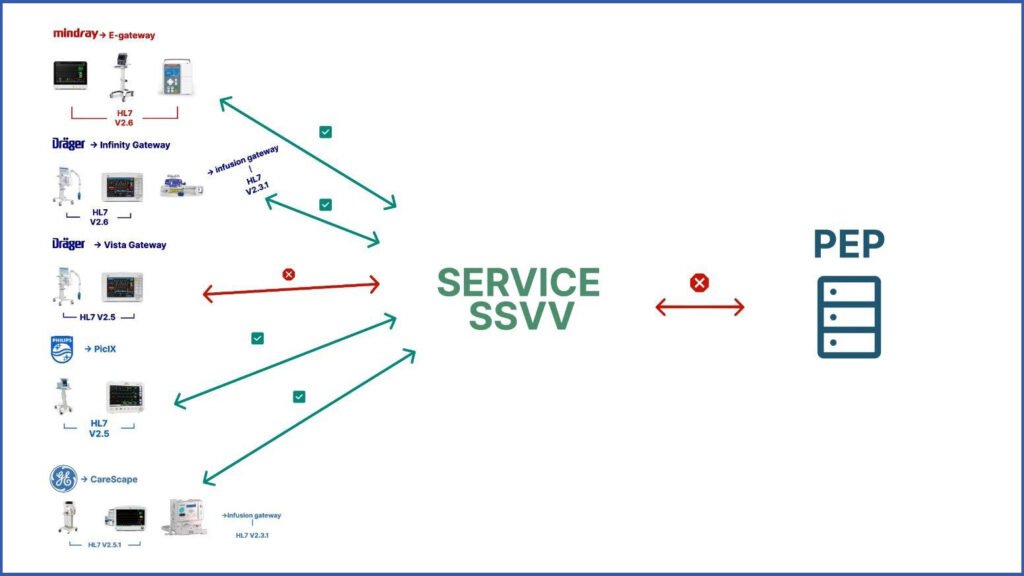
fabricantes.
“Essa falta de interoperabilidade leva a ineficiências de processos, traz riscos de contaminação aos profissionais do atendimento, e, se contaminado, este se torna um vetor, traz riscos à segurança do paciente por adversos pela indisponibilidade dos dados para tomadas de ações, Burnout pela fadiga do processo repetitivo de coleta e registro manual dos dados, documentações incompletas e se torna uma fonte de custos desnecessários.”
A interoperabilidade de equipamentos e dispositivos biomédicos está amadurecendo e sentida pelos hospitais como positiva, com toda potencialidade para ser o motor propulsor para a transformação digital na saúde e habilitar produtos inovadores.
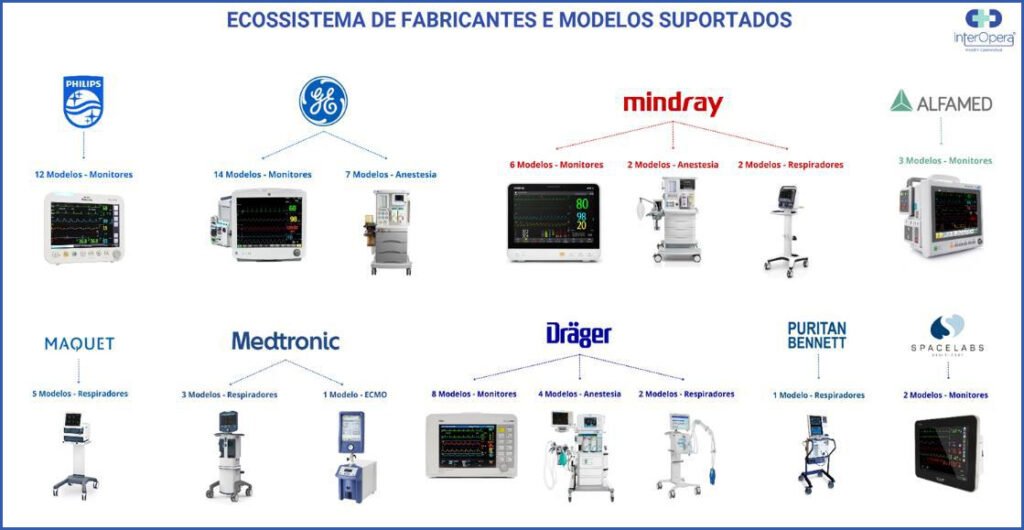
Há algumas formas para o calculo de ROI levando em consideração particularidades de cada instituição de saúde, mas, o retorno é altamente vantajoso. Com este propósito a InterOpera® atua diariamente com os complexos desafios dos ambientes hospitalares e da diversidade de fabricantes, protocolos proprietários, diferentes versões de padrões HL7®, modelos de equipamentos e formatos de dados, tipos de conectividade como LAN/RS232/RS485, processos, e dentre outros.
Nosso objetivo é ofertar facilidades para os hospitais, fabricantes de PEPs, indústria de equipamentos médicos, plataformas de predição e aqueles que necessitem de dados, através de soluções inovadoras para elevar seu legado de equipamentos médicos a outro nível.
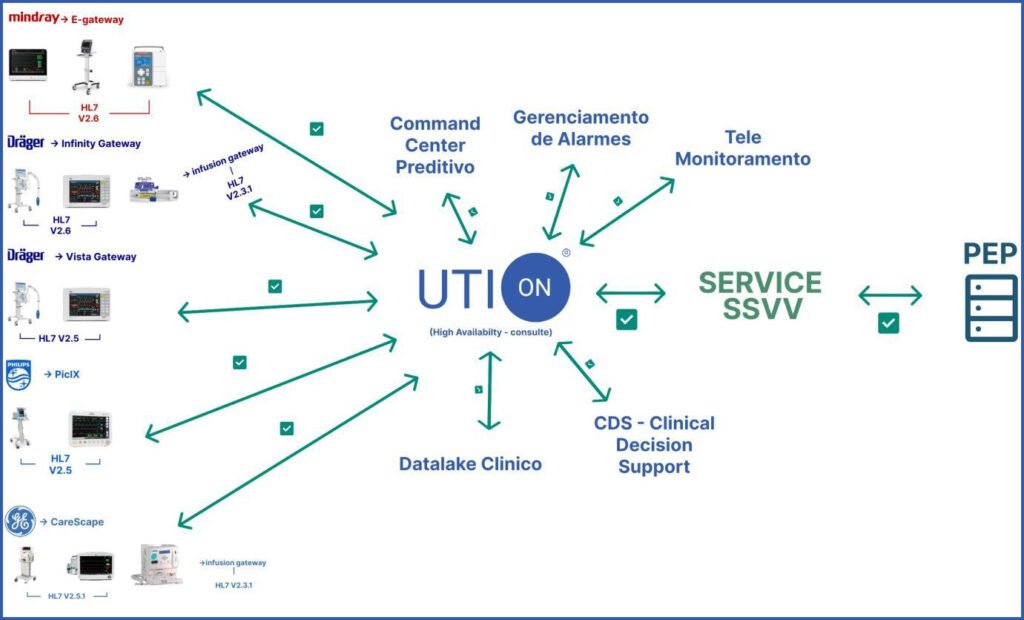
ROMPENDO OS SÍLOS DE DADOS DOS MEDICAL DEVICES
Com a plataforma de integrações e informações de medical devices da InterOpera (MDIP – Medical Devices Information Pratform), você resolve desafios de interoperabilidade comunicando-se diretamente com dispositivos médicos beira-leito padronizando a saída destes dados em mensagens HL7® V2.x /HL7® FHIR®, perfiladas em conformidade às necessidades dos sistemas de destino como os HIS, EMR, EHR, Integration Engines, tele monitoramento, etc.
ADICIONE HL7® AOS MEDICAL DEVICES
Os produtos InterOpera: UTI.ON, CIRU.ON, SMARTBED.ON estão ativados com capacidades de traduzir protocolos proprietários complexos dos dispositivos médicos e específicos dos fabricantes para gerar mensagens HL7® simples e padronizadas.
BENEFÍCIOS
| Vendor Neural |
Suporte a uma variedade de fabricantes, |
| Reduz erros de entrada de dados / Protege o trabalhador |
Envia dados diretamente para sistemas HIS/EMR e outros destinos, evitando em casos de ambiente contaminados, o contágio do trabalhador. |
| Melhore a produtividade e economize tempo/custo |
Os médicos e a enfermagem focam na prestação dos cuidados, em vez de executar tarefas secundárias. |
| Implantação simplificada | Não há necessidade de consultores externos de altos custos. |
| Arquiteturas flexíveis | Nossos produtos podem ser implantados em várias configurações e arquiteturas. |
| Uma plataforma de interoperabilidade para MEDICAL DEVICES INTEGRATION | Permite que dados de diferentes fabricantes de equipamentos médicos possam ser coletados e valorados para sua melhor utilização. |
PORQUE ESCOLHER A INTEROPERA?
-
- Precursores em interoperabilidade de sistemas e equipamentos biomédicos;
- Somos parceiros e não fornecedores de inovação – O desafio de nossos parceiros, é assumida como nossa missão;
- Presente em hospitais de alta e média complexidades;
- Entregamos facilidades para sua jornada rumo a saúde digital;
- Não há armazenamento de dados
- Zero ou baixa latência;
- Apoiamos o ESG pois eliminamos o papel, e na redução do consumo de tonners;
- Equipe técnica altamente qualificada;
- Metodologia exclusiva para gerenciamento e implantação;
- Ecossistema de fabricantes, linhas e modelos em constante evolução
QUAL PRODUTO INTEROPERA® É IDEAL PARA VOCÊ?
A interoperabilidade de dispositivos médicos é uma tarefa complexa. Oferecemos uma suíte completa de produtos para atender às suas necessidades. Consulte nossas ofertas de produtos ou entre em contato para obter conselhos úteis. Ficaremos felizes em recomendar uma configuração que atenda às suas necessidades e especificidades.
REFERENCIAS:
-
- EXERCÍCIO PROFISSIONAL E CÓDIGO DE ÉTICA DOS PROFISSIONAIS DE
ENFERMAGEM. Disponível em:
https://www.corenpr.gov.br/portal/index.php/profissional/etica/126-codigode-etica-dos-profissionais-da-enfermagem - RESOLUÇÃO COFEN Nº 564/2017. Disponível em:
http://www.cofen.gov.br/resolucao-cofen-no-5642017_59145.html - RDC COFEN-358/2009. Disponível em: http://www.cofen.gov.br/resoluo-cofen3582009_4384.html
- AFERIÇÃO DE SINAIS VITAIS: UM INDICADOR DO CUIDADO SEGURO EM IDOSOS.
Disponível em http://www.index-f.com/textocontexto/2015/r241071.phphttps://doi.org/10.1590/0104-0707201500003970014